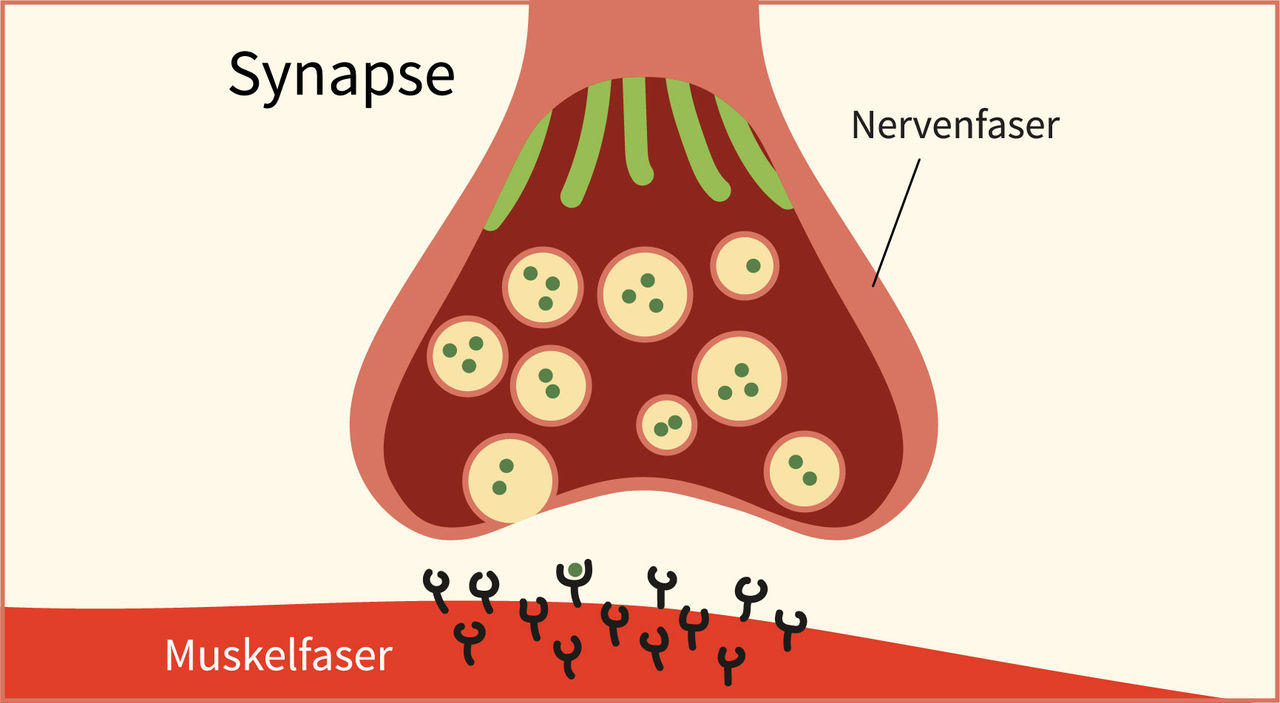
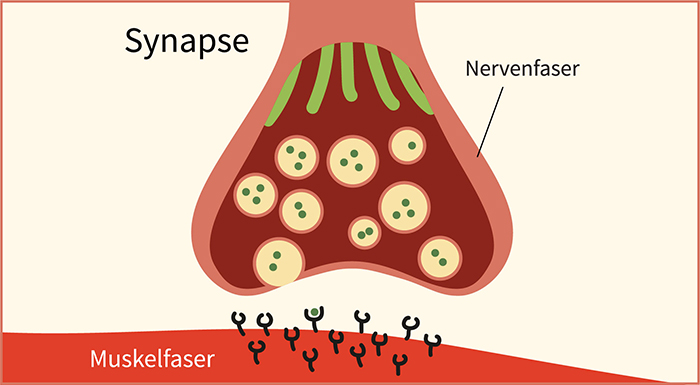
Die Myasthenia gravis („schwere Muskelschwäche“) ist eine der am besten erforschten Autoimmunerkrankungen. Typisches Kennzeichen der Krankheit ist die Muskelschwäche, die unter Belastung deutlich schlechter wird und sich in Ruhe wieder bessert. Abhängig vom Krankheitsverlauf tritt die Muskelschwäche in unterschiedlichen Körperregionen auf.
Alltag mit MG
Alltag mit MG
Alltag mit MG
Close